
研究講座
チェアサイドの口腔内科学③
-バイオフィルム感染症としてのう蝕・歯周病治療-
松本歯科大学歯科薬理学講座教授
王宝禮
第3章 う蝕・歯周病治療の実際
1.バイオフィルム感染症としてのう蝕治療法
一度バイオフィルムができてしまうと日常のブラッシングでは除去が困難になってきます.そこでエナメル質・セメント質に強固に付着したバイオフィルムの除去を目指した生活習慣を確立するために,最近では主にう蝕予防に対して歯科医師や歯科衛生士によるPMTC(Professional mechanical tooth cleaning)と3DS(Dental drug delivery system)の併用方法が有効であると報告がなされています.PMTCとはバイオフィルムを歯ブラシ,スケーラー,エバチップなどのメカニカルなツールを駆使し,物理的にバイオフィルム・歯石の除去を行う方法です.そして,さらに除菌を完全にする目的のため,3DSという方法が開発されました.3DSとは個人トレー(ドラックリティナー)にクロルヘキシジン(グルコン酸クロルヘキシジン)やフッ化物,イソジンゲルを塗布し,Mutans Streptococci(M.S菌:ミュータンスレンサ球菌)に対する殺菌効果を期待する方法であります.さて,M.S菌はバイオフィルムの外膜となるグリコカリックス,デキストラン,グルカンなどの糖タンパク質を多量に産生するという性質を持ち,歯面上にのみ特異的に付着・生息しているという性質を持っています.その性質を利用し,歯面に薬剤を塗布することによって齲蝕の原因菌を特異的に除菌し,う蝕を抑制するという考え方であります.薬剤の塗布にはドラックリティナーを作成し使用します.ドラックリティナーを使用することで,薬剤が唾液に希釈されることなく歯面に対して確実に薬剤を塗布することができ安全性も高いという利点があります.1例として実際の手順を紹介します(図1,表1).
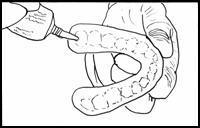
図1 ドラックリティナーとクロルヘキシジン

表1 PMTC・3DSの手順
診療室では0.2%クロルヘキシジンゲルを塗布したドラックリティナーを5分間作用させることで除菌を行います.さらに自宅において患者さんがホームケアを実施します.それは朝・就寝前のブラッシング後に1日2回ドラックリティナーにフッ素含有ゲル(0.4%第一フッ化スズ)を入れ5分間維持します.この操作を1週間以上毎日続けることによってミュータンスレンサ球菌が含まれない細菌フローラが形成され,ミュータンスレンサ球菌を除菌することができます.また,フッ素による歯面の強化も期待できます.一般的に,一度3DSを確実に行うと4~6カ月効果が持続されるといわれており,定期的にリコールを行い口腔内状態(M.S菌数検査など)をチェックしていきます.バイオフィルムへのクロルヘキシジンの薬剤効果は高く評価されているものの,歯科において口腔粘膜への応用は厚生労働省の許可が得られていないのが現状です.しかし,先生方がアレルギー疾患の有無を十分審査し,投与に際してはその至適濃度を必ず守り,副作用発症のリスクを十分に考慮したうえでの応用は可能であります.
2.チェアサイドでできるアレルギーテスト
アレルゲンを突き止める検査方法には,血液検査,皮膚テスト,除去・誘発テストの3つがあります.
血液検査はアレルギー科の検査でもしますが,これはダニやネコなどアレルゲンの抗体(IgE抗体)があるかどうかを調べるものです.皮膚誘発テストには,ブリックテストと,クラッチテスト,皮内テスト,パッチテストがあります.ブリックテストは,少量の抗原液を皮膚にたらし,皮膚の表面を針で軽く刺し反応を見るものです.痛みが少ないので小児でも簡単に検査できます.スクラッチテストは,ブリックテストと同じように,皮膚に抗原液をたらし,針で5ミリほど皮膚をひっかいて反応を見ます.ブリックテスト同様,痛みはあまりありません.皮内テストには,ブリックテストやスクラッチテストで反応がはっきり分からないときに行うもので,少量の抗原液を皮内に注射します.強い反応が出て危険なこともあるので,抗原の種類や症状の程度によっては,初めからこの検査をすることはありません.
これらのテストはいずれも15分か20分後に,発赤と腫れの有無と大きさでアレルゲンかどうか判定します.パッチテストは基本的には化粧品や薬品などによって起こるⅣ型アレルギーを調べるものです.大きなガーゼ付き絆創膏のようなものに何種類かの抗原をつけ,皮膚に貼り付けて24~72時間後の反応を見ます.皮膚テストはごくまれにショックを起こすこともありますから,体調の悪い時は避けたほうがよいでしょう.
3.医科における緑膿菌由来バイオフィルムに対する薬剤治療の紹介
一般的に内科では感染症としての呼吸器系疾患を診断された時には,マクロライド系抗生物質が投与されます.マクロライド系薬剤は,主にグラム陽性菌,マイコプラズマ,リケッチア,クラミジアに抗菌作用を有し,緑膿菌に対して抗菌作用はないが,バイオフィルム形成抑制,細菌付着抑制などの薬理効果の報告があります.この理由として,バイオフィルムへの良好な透過性,菌体内グリコカリックス産生系におけるGMD(GDP-mannose dehydrogenase)酵素活性の抑制による多糖体産生抑制があげられており,化学構造上から14員環・15員環マクロライドにおいては構造活性の特性なども明らかにされています.14員環・15員環マクロライドは寛解期持続的治療の基本となり,逆に感染憎悪時には病原菌に適合した抗菌薬の一時的併用が現時点での有用な治療となるであろうと考えられています.実際,バイオフィルム形成菌が原因により発症するびまん性汎細気管支炎は,マクロライド系薬剤であるクラリスロマシシンがバイオフィルムを溶解し,有効な治療法として確立されています 。
4.歯科領域におけるマクロライド系薬剤の実際
現在,歯科領域においてはクラリスロマイシンとアジスロマイシンの薬剤が注目されています.歯性感染症での難治感染症の代表である下顎骨の慢性骨髄炎に対しては,β-ラクタム剤(またはニューキノロン系)とクラリスロマイシンの長期併用により,これまでは下顎骨半側切除が回避不能だった例でも下顎骨の切断を避けられるようになったという報告がありました.
また,歯周病原因菌といわれる Porphyromonas gingival(P.g菌:ポリフィロモナス.ジンジバリス菌), Prevotella intermedia(P.i菌:プレボテレ.インターメディア菌)に対するクラリスロマイシンの抗菌力は優れているとされます.アジスロマイシンはP.i菌に対して優れた抗菌力を示しています.従来から臨床で普及している徐放性薬物局所配送法(LDDS:local drug delivery system)を利用して,歯周ポケット内に注入するテトラサイクリン系の薬剤(歯科用塩酸ミノサイクリン軟膏)は,バイオフィルムに直接作用するのではなく,歯周ポケット内にバイオフィルムから放出された浮遊菌に対して,とくに抗菌活性を示すものと考えられます.
5.歯周病に対する新しい発想でのバイオフィルム治療法
これまでクラリスロマイシン,アジスロマイシンが歯周病原因菌単独への効果に対する報告のみですが,これらマクロライド系薬剤が,バイオフィルムEPS溶解能をもつことから,私は今後バイオフィルム感染症としての歯周病治療には有効であると考えています.すなわち,バイオフィルムに対してマクロライド系薬剤を浮遊細菌に対してテトラサイクリン系薬剤を上手に応用していくことと考えています(図2).

図2
これら一連のバイオフィルム感染症治療に関する私の研究成果は現在特許申請中であり,昨年の日本歯周病学会で発表をしました.さらに,ヨーロッパの歯周病学雑誌とアメリカの生化学系雑誌も報告しています.さて,昨年春に東京歯科大学で行われた日本で最初の「バイオフィルム研究会」に参加し,3DS及びイソジンゲルを用いることによって歯周病原因菌由来のバイオフィルムに対して効果を上げているという報告がありました.今後,バイオフィルム感染症としての齲蝕・歯周病に対する新しい治療が開発されていくでしょう.
ここまでのお話をまとめますと,私は確実な診断による難治性の歯周病に対しては,局所と全身への薬剤投与の併用治療することが戦略のひとつだと考えています(図3).ただし,歯周病治療は基本治療が絶対であり,薬剤は補助的な方法であるということは現代歯科医学を学んだ先生方にいうまでもありません.
次回はさらにバイオフィルム感染症としての歯周病治療法の実際についてお話しします.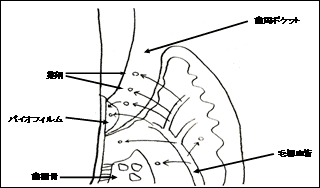
図3