研究講座
チェアサイドの口腔内科学④
-バイオフィルム感染症としてのう蝕・歯周病治療-
松本歯科大学歯科薬理学講座教授
王宝禮
第4章 薬を知り,上手く使う
-早期発症型歯周病に対するマクロライド系抗生物質の全身投与-
1.はじめに
1900年頃アメリカ,ジョンズ・ホプキンズ大学医学部内科学のウイリアムス・オスラー教授は多くの名言を残し,今も受け継がれています.例えば動脈硬化の予防法として,「人は動脈と共に老いる」と述べ,また,薬を勉強する私にとっては「薬をほしがるか否かが人間と動物とを区別する際最大の特徴である」という言葉が印象的でありました.さて,私達歯科界では日々の臨床の中での投薬は麻酔抜髄後や急性症状に対する鎮痛剤,抜歯後感染のための抗生物質が主であります.一方では,内科での風邪や腹痛に対する基本治療は薬物投与にありますが,う蝕・歯周病治療において,う蝕は病巣部を削り取ること,歯周病はプラークを除去することが基本治療であります.現在,う蝕・歯周病がバイオフィルム感染症と認知される時代の中,難知性疾患に対しては口腔内科学的発想で上手に薬を使うことが,これらの歯科の2大疾患を克服できるものと確信しています.今回は総論として今一度,抗生物質の作用機序の基本をお話させていただきます(図1).
核酸合成阻害薬 タンパク質合成阻害薬
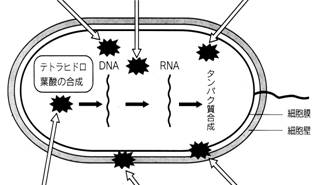
葉酸合成阻害薬 細胞壁合成阻害薬 細胞胞膜機能阻害薬
図1 抗生物質の作用メカニズム
①細胞壁合成阻害薬(細胞壁を作らせない)
細菌は私達の身体の細胞と違って,細胞膜の外側にもうひとつ細胞壁という硬い頑丈な壁を持っており,それで守られています.つまり,お城がいくつかの堀で守られているように,細胞膜と細胞壁とで二重に守られていることになります.細胞壁合成阻害薬はこの細胞壁を作る酵素の働きを妨害して,細胞壁を作らせなくします.そのため防御する細胞壁が破れた細菌は死んでしまいます.
②細胞膜機能阻害薬(細胞膜の働きを妨害する)
細胞膜機能阻害薬は細菌などの細胞膜にくっついて,膜の構造を変化させてしまう薬です.その結果,細胞膜を物質が通過する程度が大きく変化したり,細胞膜が傷ついたりして細胞の働きが妨害されてしまいます.この作用機序の優れている点は,私たちの体の細胞には細胞壁がないので細菌には毒になりますが,私たちには安全だということです.
③核酸合成阻害薬(核酸の働きを妨げる)
細胞が遺伝の情報を上手く伝えて生き延びていくためには,DNAなどの核酸が重要な働きを担っています.その核酸が作られる過程を妨害して,遺伝情報を上手く引き出せないようにするのが核酸合成阻害薬です.その樹状にはいろいろありますが,核酸を作る鋳型として大切なDNAの働きやDNAが複製されるのを妨害して作用するのがDNA機能阻害薬です.また,DNAから遺伝情報をmRNAへと読み取るDNAジャイレースの働きを妨害して作用する薬もあります.
④タンパク質合成阻害薬(タンパク質の合成を妨害)あるタンパク質を作るために,そのタンパク質がどんな作りになっているかの遺伝情報をmRNAから読み取る必要があります.細胞は,その情報に基づいてタンパク質を作っていきますが,いわばその工場ともいうべき場所が細胞の中のリボゾームという場所です.リボゾームのタンパク質やRNAなどは,細菌のもとと私たちの細胞のもとでは少し違っています.それを利用して,細菌のリボゾームに特にくっついて,タンパク質を作るのを妨害し,細菌をやっつけるのがタンパク質合成阻害薬です.これらの薬も私達の身体の細胞と細菌などとの少し異なった所を利用して作用しますので,毒性が少なくなります.
⑤葉酸合成阻害薬(葉酸の合成を阻害)
核酸やアミノ酸などを作っていく上で,補酵素として絶対に必要とされる葉酸を作らせなくするのが,葉酸合成阻害薬です.そのため,細菌や細胞は核酸などを作れず,増殖が出来なくなってしまいます.
2.私の研究室からの発見
昨年,スウェーデンのジューネーブ大学のベニー教授に1本の論文を送りました.タイトルは「Effect of Systemically Administered Azithromycin on Early Onset Periodontitis」というもので,日本語訳では「早期発症型(侵襲性)歯周炎治療におけるazithromycin(アジスロマイシン)併用の臨床的検討」というものです.この論文はこれまで治療が困難とされていた早期発症型歯周病を全身投薬によって治療を得,その成功を報告したものです.日本国内では本誌面で先駆けてこの興奮を皆様の診療所にお届け致します(図2).

図2 読売新聞:2004年12月12日掲載
3.早期発症型歯周炎とは
明確な全身疾患がなく,局所要因だけでは説明できない組織は,「歯周症periodontitis」→「若年性歯周炎juvenile periodontitis」→「早期発症型歯周炎early onset periodontitis」→「侵襲性歯周炎aggressive periodontitis」と診断名を変え,21世紀に突入しました.現在は大多数の「早期発症型歯周炎」は「侵襲性歯周炎」に属すると考えられております.歯周炎の分類は多様であり,一概にはひとつの形にできませんが,早期発症型歯周炎の診断基準には,1)35歳未満で発症,2)組織破壊が急速,3)生体防御能が低下,4)特徴的な細菌叢,があげられます.
4.口腔内科医的歯周病治療の発想
歯周病バイオフィルムは,歯面・歯周組織への強固な付着,薬剤耐性能力の向上,遊離細菌による感染増悪などの特性を有します.病原性バイオフィルムの除去と形成抑制は,治療上極めて重要な課題であります.
早期発症型(侵襲性)歯周炎の発症には宿主・細菌および環境要因が多重的に関与すると考えられており,特にバイオフィルム除去の根幹に関わる歯周基本治療は治療の成否を方向づけます.本疾患が難治性である理由は,ポケット底部のバイオフィルムと,歯肉組織に長期に停滞する原因菌だと考えられます.マクロライド系抗生物質は,バイオフィルムへの良好な浸透性と菌体内グリコカリックス産生系におけるGMD(GDP-mannose dehydrogenase)酵素活性の抑制による多糖体産生抑制を示し,バイオフィルムの形成抑制と破壊への有効性が示唆されているところに着目しました.そこで,マクロライド系抗生物質であるアジスロマイシンは,低濃度で組織移行性が大きいこと,バイオフィルム破壊能を有していることから,早期発症型(侵襲性)歯周炎患者の基本治療においてバイオフィルムの除去に有効性のあることから,本剤を選択しました.
5.最新早期発症型歯周炎治療法
早期発症型(侵襲性)歯周炎の臨床診断のもと,アジスロマイシン併用に協力の得られた患者5名(男性1名・女性4名,23歳-34歳,平均29.6歳)について,初診後,約1-2カ月の間に,歯周基本治療(口腔清掃指導およびスケーリング・ルートプレーニングなど)を行い,的確な口腔清掃方法を修得したと判断された後,アジスロマイシンを1日,500mgを3日間連続投与しました.その後,1)歯周ポケット測定(PD),2)Bleeding on Probing(BOP),3)病的ポケット率(PoR;4mm以上の歯周ポケット比率)が改善するまで,月に1-2回程度PMTCを行いました.その結果,初診から歯周基本治療終了時の再評価までの治療期間は平均4.8ヶ月という短期間でありました.一方,これまでアジスロマイシンを投与してこなかった群は,PD,BOP,PoR改善までに,平均11カ月という長期間を要しました.明らかに,投薬での効果が数字に現れました.臨床症状の著明な改善が認められた驚くべき結果でした(図3A,B,C).
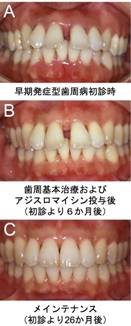
図3
6.まとめとして
20年程前の80年代,私の歯学部生時代,若年性歯周炎は治癒できない,遺伝子レベルの難病であると教えられたことを鮮明に覚えております.しかし,本治療法がこれまで難治性と評されていた疾患を,戦術としてバイオフィルムという概念の理解と,戦略として口腔内科医的発想で,克服したと言っても過言ではないと思います.
<参考文献>
王宝禮:バイオフィルム感染症としての歯周病治療.歯界展望,2005年5月号,医歯薬出版